Liste der Medikamente die eine ED ( Erektile Dysfunktion = Impotenz) ursächlich auslösen und begründen können.
Diagnostik bei Erektiler Dysfunktion - ED:
Allgemeine Labordiagnostik: Bei allen Männern mit längerfristigen Potenzstörungen empfiehlt es sich auf jeden Fall folgende Blutwerte bestimmen zu lassen: Blutfette (Cholesterin mit LDL- und HDL-Cholesterin sowie Triglyceride), Blutzucker (Glucose) und sollte dieser erhöht sein bzw. ein bekannter Diabetes mellitus vorliegen auch der sog. HbA1C-Wert um die mittelfristige Blutzuckereinstellung abschätzen zu können.
Von den Hormonwerten sollte auf jeden Fall der Testosteron- und der Prolaktinwert bestimmt werden. Je nach Anamnese und Begleiterkrankungen empfehlen sich noch detailliertere Hormon- und anderweitige Laboranalysen.
Im Mittelpunkt der Urologischen Diagnostik steht der sogenannte Schwellkörperfunktionstest mit vasoaktiven Medikamenten (z.B. Prostaglandin E1 oder Papaverin/Phentolamin). Hierbei wird mit einer ultradünnen Nadel praktisch schmerzfrei die jeweilige vasoaktive Substanz injiziert, welche normalerweise nach 5 – 10 Minuten zu einer Gliedsteife führt, so keine schwere organische Ursache der Potenzstörung vorliegt
Gleichzeitig werden dann die Penisarterien mit dem Farbdoppler oder einem Duplexgerät dargestellt und die sog. systolische Spitzenflussgeschwindigkeit (peak flow velocity – PSV)) sowie der Gefäßwiderstand-Index (Resistance index – RI) in den tiefen Schwellkörperarterien gemessen, wobei PSV-Werte von < 25-30 cm/sec. beweisend für eine arterielle Durchblutungsstörung sind. Mit Hilfe des sog. bidirektionalen Penisdoppler lässt sich zwar die Durchblutung im Penis auch messen, die Methode ist aber wesentlich ungenauer und lässt nur eine grobe Abschätzung der Durchblutungssituation am Penis zu.
Mit Hilfe des Farbdoppler-und der Duplexsonographie lassen sich auch kleine Details und Veränderungen in den Penisgefäßen sehr genau darstellen und lassen verlässliche Rückschlüsse auf das gesamte Gefäßsystem zu.
Sollte sich auf die Schwellkörperinjektion von 20 µg Prostaglandin E1 (Handelspräparate Caverject® oder Viridal®) oder aber von 30mg Papaverin + 1 mg Phentolamin (Handelspräparat Androskat®) auch nach 30 – 60 Minuten keine zum Koitus ausreichende Erektion einstellen, so ist ein erhöhter Blutabfluss (sog. venöses Leck bzw. cavernöse Insuffizienz, syn. auch veno-occlusive Dysfunktion genannt als Ursache der Erektionsstörung sehr wahrscheinlich.
Bei entsprechender Fragestellung (z.B. geplante Operation oder Erstellung eines Zusammenhanggutachtens bei Unfällen/Verletzungen) kann dann am Cavernosometrie /Cavernosographiemessplatz mittels einer Pharmakoncavernosometrie/-graphie der Schweregrad der Schwellkörperfunktionsstörung festgestellt und durch Röntgenzielaufnahmen der erhöhte Blutabfluss untersucht und dokumentiert werden. Allerdings wird diese aufwendige Funktionsuntersuchung heutzutage nur noch sehr selten bei ganz bestimmten Fragestellungen durchgeführt.
Nach Zusammentragen aller Untersuchungsergebnisse werden dann mit dem Patienten bzw. dem Paar die Ursache und die Behandlungsmöglichkeiten besprochen, um ein individuelles Therapiekonzept zu erarbeiten. Patienten die sich für die Schwellkörperinjektionstherapie, die transurethrale Alprostadiltherapie oder die Vakuumtherapie entscheiden, werden noch am gleichen Tag in die einzelnen Applikationsbesonderheiten eingewiesen.
Erektile Dysfunktion (Impotenz) - Therapeutische Möglichkeiten
- Orale medikamentöse Therapie
- Schwellkörperautoinjektionstherapie (SKAT)
- Intraurethrale Applikation von Prostaglandin E1 (MUSE)
- Vakuumpumpe
- Gefäßoperationen am Penis
- Plastische Penisoperationen bei Penisverbiegungen
- Implantation hydraulischer und biegsamer Penisprothesen
Nach einem umfassenden diagnostischen Abklärungsprogramm wird mit Ihnen und wenn möglich bzw. gewünscht Ihrer Partnerin ein speziell auf Ihre individuellen Bedürfnisse zugeschnittenes therapeutisches Konzept erarbeitet. Symbolisch zeigt Ihnen alle derzeit oder in naher Zukunft zur Verfügung stehenden Behandlungsmöglichkeiten bei Potenzstörungen des Mannes.
Sexualtherapie
Untersucht man Männer mit Potenzstörungen nach dem dargestellten ausführlichen Untersuchungsprogramm so findet man bei ca. 30 – 40% keine relevanten organischen Ursachen, d.h., dass die Erektionsstörungen überwiegend psychisch oder besser , da trefflicher , funktionell verursacht sind. Der Begriff funktionelle (synonym psychische) Impotenz steht hierbei für eine Reihe von nicht-organischen Störungen der Potenz und Libido:
- Ständige berufliche oder private Überforderung (Stress)
- Partnerschaftsprobleme
- Generelle Beziehungsprobleme
- Psychosexuelle Entwicklungsstörungen, deren Ursachen in der Kindheit und im Elternhaus zu suchen sind.
Hier gilt es, die verschiedenen Störfaktoren für ein sorgenfreies Liebesleben aufzudecken und aktiv anzugehen.
Häufigste Ursache für funktionelle (psychische) Erektionsstörungen sind in unserer Leistungsgesellschaft Stressfaktoren und darauf basierend Versagensängste im Bett. Beide gehen mit einer erhöhten Aktivierung des sympathischen Nervensystems und damit einer erhöhten Ausschüttung von Adrenalin einher.
In diesem Zusammenhang mache ich den betroffenen Paaren immer wieder klar, dass Sex Energie von Körper und Seele fordert, damit ein ungestörtes Liebesleben auch ermöglicht wird. Wenn “Mann” täglich 10-12 Stunden arbeitet, womöglich auch noch am Wochenende, ist es nicht verwunderlich, dass “Er” seine Liebesdienste einstellt. Sex erfordert stressfreie Ruhezeiten, dies gilt für Ihn und Sie.
Wenn man seine ganze Energie dem Beruf, den Hobbies und anderen Dingen opfert bleibt für den Sex schlicht und einfach nichts mehr an verfügbarer Energie übrig: “Mann” versagt im Bett, da "Mann" ständig am Limit, sprich auf den Felgen läuft. Ähnliches gilt übrigens auch für Frauen, nur können diese nicht “impotent” werden, sie leiden dann an sexueller Unlust, an Erregbarkeitsstörungen oder gar an Dyspareunie (Schmerzen beim Koitus).
All die genannten Faktoren, welche eine psychische Impotenz hervorrufen können, lassen sich durch ein oder mehrere Sexualberatungsgespräche mit Veränderung der bisherigen Lebensgewohnheiten meist deutlich bessern, wobei eine vorübergehende medikamentöse Unterstützung mit einem der drei PDE 5 Hemmer (Cialis®, Levitra® oder Viagra®) zusätzlich oft Wunder bewirken kann. Tiefer in der Psyche verwurzelte Sexual- und Erektionsstörungen bedürfen aber oftmals einer längerfristigen (6-12 Monate) Therapie bei einem darin geschulten und erfahrenen Sexualtherapeuten.
Orale medikamentöse Therapie der erektilen Dysfunktion - ED
Beeinflussung und optimierte Behandlung von Begleiterkrankungen bei Erektionsstörungen
Wie schon im Abschnitt I beschrieben sind bei der überwiegenden Mehrzahl der Männer die Potenzstörungen organisch bedingt und auf entsprechende Risikofaktoren und Begleiterkrankungen wie Übergewicht, Bewegungsmangel, Bluthochdruck, Zuckerkrankheit, erhöhtes Cholesterin oder Hormonmangel zurückzuführen, um nur einige zu nennen (siehe Abb. 10). Eine Beeinflussung dieser Risikofaktoren und Begleiterkrankungen wie Veränderung des Lebensstils und der Ernährungsgewohnheiten bzw. Veränderungen in der Medikation, kann hierbei schon zu einer Verbesserung der Erektion führen, ohne dass man zusätzlich erektionsspezifische Medikamente einsetzt. Alleine durch gezielte Gewichtsabnahme (10% Gewichtsreduktion) und Steigerung der körperlichen Bewegung (195 min./Woche) war in einer kontrollierten Studie bei 110 übergewichtigen Männern (Body Mass Index-BMI > 30) eine deutliche Verbesserung der Erektionsfähigkeit gemäß dem International Index of Erectile Function (IIEF) zu erzielen (Esposito et al: JAMA 2004,291,2978-2984).
Es ist auch bekannt, dass 35 Prozent aller Männer, die regelmäßig – also dreimal täglich an fünf Tagen der Woche über einen Zeitraum von 100 Tagen – Schmerzmedikamente einnahmen, über Erektionsprobleme klagten. Diese Männer hatten alle sogenannte nicht steroidale Antirheumatika (NSAR) eingenommen.
Hierbei zeigte sich, dass 35 Prozent aller Männer, die regelmäßig – also dreimal täglich an fünf Tagen der Woche über einen Zeitraum von 100 Tagen – Schmerzmedikamente einnahmen, über Erektionsprobleme klagten. Diese Männer hatten alle sogenannte nicht steroidale Antirheumatika (NSAR) eingenommen.
Hierzu zählen Schmerzmittel wie Ibuprofen, Diclofenac, Naproxen, Piroxicam, aber auch Acetylsalicylsäure (Wirkstoff in Aspirin und ASS). Bei Männern, die keine Schmerzmedikamente einnahmen, lag die Rate der Erektionsstörungen bei 24 Prozent. Für diese Beobachtungsstudie wurden die Daten von fast 82.000 Männern ausgewertet. Den exakten Zusammenhang zwischen der Einnahme der Schmerzmedikamente und dem Auftreten von Erektionsproblemen können die Forscher noch nicht erklären.
Medikamente, die Sexualstörungen verursachen können.
Die im Folgenden genannten Arzneimittel und Wirkstoffe, die als Nebenwirkung sexuelle Funktionsstörungen (mit dem Schwerpunkt erektile Dysfunktion – ED) verursachen können, nicht aber in jedem Einzelfall hervorrufen müssen, sind nur Beispiele, und die Aufzählung kann niemals vollständig sein. In vielen, aber nicht allen Fällen, ist im einzelnen bekannt, auf welche Weise die sexuelle Funktionsstörung verursacht wird. Darauf wird dann kurz hingewiesen. Die Liste ist eine Ergänzung zum Artikel "Sexualstörungen als Nebenwirkung von Medikamenten". Alle Angaben erfolgen ohne jede Haftung nach bestem Wissen. Die Quellen für diese Zusammenstellung sind am Ende der Seite aufgeführt.
Diese Seite enthält Hinweise zu folgenden Medikamentengruppen:
- Mittel gegen Bluthochdruck (Antihypertensiva, Antihypertonika)
- Harntreibende oder entwässernde Medikamente (Diuretika)
- Mittel gegen Herzerkrankungen
- Mittel gegen Gicht
- Mittel gegen psychische Erkrankungen (Psychopharmaka), Schlafmittel (Hypnotika), Beruhigungsmittel (Sedativa), Schmerzmittel (Analgetika)
- Lipidsenker (andere Bezeichnungen: Cholesterin-Senker, Blutfett-Senker)
- Mittel gegen Magen- und Darmerkrankungen
- Mittel gegen verschiedene Infektionen
- Mittel gegen Krebserkrankungen
- Cortison
- Mittel gegen Diabetes
- Mittel gegen Prostataleiden
- Haarwuchsmittel
- Mittel gegen Epilepsie (Antiepileptika)
- Mittel gegen Blasenfunktionsstörungen, Harninkontinen
1. Mittel gegen Bluthochdruck (Antihypertensiva, Antihy
pertonika)
Erhöhter Blutdruck schädigt die Blutgefäße und führt dadurch zu erektiler Dysfunktion. Viele zur Blutdrucksenkung eingesetzte Medikamente können dabei ihrerseits als Nebenwirkung eine Sexualfunktionsstörung verursachen. Ein Teufelskreis! Außerdem kann allein schon die Senkung des erhöhten Blutdruckes auf Normalwerte wegen der verringerten Durchblutung zu einer Erektionsschwäche führen.
|
Wirkstoffgruppe |
Wirkstoff |
Handelsnamen (Beispiele) |
Auswirkungen |
|
ACE-Hemmer |
Captopril |
Acenorm®, Capto®, Tensobon®, Lopirin® |
gelegentlich ED |
|
Enalapril |
Benalapril®, Enabeta®, Enahexal®, Pres®, Xanef® |
||
|
Fosinopril |
Dynacil®, Fosinorm® |
||
|
Lisinopril |
Acerbon®, Coric® |
||
|
Ramipril |
Delix®, Vesdil® |
||
|
Angiotensin-II-Antagonisten |
Irbesartan |
Aprovel®, Karvea® |
ohne Einfluß auf Erektion und Libido, wenn ohne Zusatz eines Diuretikums (Thiazid) |
|
Candesartan |
Atacand®, Blopress® |
||
|
Valsartan |
Diovan®, Provas® |
||
|
Losartan |
Lorzaar® |
||
|
Telmisartan |
Micardis® |
||
|
Eprosartan |
Teveten® |
||
|
Alpha-1-Rezeptorenblocker |
Terazosin |
Flotrin®, Heitrin® |
selten Impotenz, Priapismus |
|
Prazosin |
Duramipress®, Minipress® |
||
|
Urapidil |
Ebrantil® |
||
|
Doxazosin |
Cardular®, Doxacor® |
keine ED |
|
|
Bunazosin |
Andante® |
||
|
Beta-Rezeptorenblocker |
Atenolol |
Atebeta®, Atehexal®, Tenormin® |
selten Potenzstörungen |
|
Bisoprolol |
Bisomerck®, Concor®, Fondril® |
||
|
Metoprolol |
Beloc®, Lopresor®, Prelis® |
||
|
Oxprenolol |
Trasicor® |
||
|
Pindolol |
Visken® |
||
|
Propranolol |
Dociton®, Obsidan® |
||
|
Calcium-Antagonisten |
Amlodipin |
Norvasc® |
Impotenz |
|
Verapamil |
Isoptin®, Verahexal®, Verapamil verschiedener Hersteller |
Impotenz, Prolaktinanstieg |
|
|
Diltiazem |
Dilzem®, Diltiazem verschiedener Hersteller |
Potenzstörungen |
|
|
Clonidin |
Clonidin |
Catapresan®, Clonistada® |
gelegentlich verminderte Libido und ED |
|
Hydralazin, |
beide Wirkstoffe gibt es nur in Kombination mit anderen Wirkstoffen, die ihrerseits ED verursachen |
Potenzstörungen |
|
|
Guanethidin |
Guanethidin |
Esimil® |
häufig Ejakulationsstörungen |
|
Methyldopa |
Methyldopa |
Dopegyt®, Presinol® |
Potenzstörungen, Libidoverlust |
|
Reserpin |
Nur in Kombination mit anderen Stoffen, die ihrerseits ED verursachen |
Potenzstörungen, Libidoverlust, Testosteronmangel |
|
2. Harntreibende oder entwässernde Medikamente (Diuretika)
Harntreibende oder entwässernde Medikamente werden zur Blutdrucksenkung und zur Entlastung des Herzens eingesetzt, sowie zur Verstärkung der Wirkung von blutdrucksenkenden Mitteln in Kombination mit ihnen.
|
Wirkstoffgruppe |
Wirkstoff |
Handelsnamen (Beispiele) |
Auswirkungen |
|
Amilorid |
Immer in Kombination mit anderen Wirkstoffen (Diaphal, Esmalorid, Moduretik, Tensoflux) |
Impotenz |
|
|
Spironolacton |
Spironolacton |
Aldactone®, Osyrol®, S. ratiopharm® |
Impotenz |
|
Thiazide |
Clopamid |
Brinaldix® |
Potenzstörungen |
|
Hygroton |
Chlortalidon® |
||
|
Hydrochlorothiazid |
Disalunil®, Esidrix® |
||
3. Mittel gegen Herzerkrankungen
Es finden zum Teil die gleichen Medikamente und Wirkstoffe Anwendung, die auch schon bei den blutdrucksenkenden Mitteln genannt wurden.
|
Wirkstoff |
Handelsnamen (Beispiele) |
Auswirkungen |
|
ACE-Hemmer |
siehe unter Mittel gegen Bluthochdruck |
|
|
Alpha-Rezeptorenblocker |
siehe unter Mittel gegen Bluthochdruck |
|
|
Beta-Rezeptorenblocker |
siehe unter Mittel gegen Bluthochdruck |
|
|
Calcium-Antagonisten |
siehe unter Mittel gegen Bluthochdruck |
|
|
Disopyramid |
Diso-Duriles®, Norpace®, Rythmodul® |
Einzelfälle von erektiler Dysfunktion |
|
Digitalis-Glykoside |
Digacin®, Lanicor®, Digimerck® |
östrogenartige Wirkung |
|
Propafenon |
Propamerck®, Prorynorm®, Rytmogenat®, Rytmonorm® |
verminderte Potenz |
4. Mittel gegen Gicht
|
Wirkstoff |
Handelsnamen (Beispiele) |
Auswirkungen |
|
Allopurinol |
Allpargin®, dura®, Foligan®, Uripurinol®, Zyloric® |
Potenzstörungen |
|
Benzbromaron |
Narcaricin®, B.ratiopharm® |
Impotenz |
|
Probenecid |
Probenecid Weimer® |
Bewirkt keine ED! |
5. Mittel gegen psychische Erkrankungen (Psychopharmaka), Schlafmittel (Hypnotika), Beruhigungsmittel (Sedativa), Schmerzmittel (Analgetika)
Hier ist die Zahl der Wirkstoffe und Präparate fast unüberschaubar groß, so dass eine Auflistung jeden Rahmen sprengt. Auf jeden Fall findet man in den Beipackzetteln immer entsprechende Hinweise.
|
Medikamentengruppe/Wirkstoff |
Auswirkungen |
|
Benzodiazepine |
selten verminderte Libido |
|
Carbamazepin |
Einzelfälle Impotenz, verminderte Libido |
|
Doxepin |
erektile Dysfunktion, Ejakulations-Störungen |
|
Modafinil |
Libidoabnahme |
|
Neuroleptika |
sexuelle Störungen, Testosteronmangel |
|
Rauwolfia, Reserpin |
Potenzstörungen, Libidoverlust, Testosteronmangel |
|
Sulpirid |
verminderte Potenz und Libido |
|
Sympatikomimetika |
Impotenz, Libidostörungen |
|
Tri-, Tetrazyklische Antidepressiva |
sexuelle Störungen, Testosteronmangel durch Prolaktin-Anstieg |
|
Psychoanaleptika |
Impotenz, Libidostörungen |
|
Tranquilizer |
sexuelle Störungen, Libidoverlust |
|
Anxiolytica |
Anorgasmie, Impotenz, Libidoverlust, Ejakulations- und Erektionsstörungen |
|
Morphin, Opiate |
Libidoverlust durch Testosteronmangel |
6. Lipidsenker (andere Bezeichnungen: Cholesterin-Senker, Blutfett-Senker)
|
Wirkstoffgruppe |
Wirkstoff |
Handelsnamen (Beispiele) |
Auswirkungen |
|
Clofibrate |
Bezafibrat |
Azufibrat®, Bezafibrat®, Cedur®, Lipox®, Regadrin®, Sklerofibrat® |
Potenzstörungen, Impotenz |
|
Fenofibrat |
CiL®, durafenat®, Lipanthyl®, Lipidil®, Normalip® |
||
|
Etofyllinclofibrat |
Duolip® |
||
|
Gemfibrozil |
Gemfi®, Gevilon® |
||
|
CSE-Hemmer |
Simvastatin |
Denan®, Locol®, Zocor® |
erektile Dysfunktion |
|
Pravastatin |
Liprevil®, Mevalotin®, Pravasin® |
||
|
Lovastatin |
Mevinacor® |
||
|
Atorvastatin |
Sortis® |
||
|
Cerivastatin |
Zenas® |
7. Mittel gegen Magen- und Darmerkrankungen
|
Wirkstoff |
Handelsnamen (Beispiele) |
Auswirkungen |
|
Cimetidin |
Azucimet®, Cime®, Cimet®, Gastroprotect®, Tagamet®, H2-Blocker-ratiopharm® |
Libidoverlust, Potenzstörungen |
|
Metoclopramid |
Cerucal®, Gastronerton®, Gastrosil®, Gastrotranquil®, MCP®, Paspertin® |
Libido- und Potenzstörungen |
8. Mittel gegen verschiedene Infektionen
|
Wirkstoff |
Handelsnamen (Beispiele) |
Auswirkungen |
|
Anthracycline |
|
Unfruchtbarkeit |
|
Cotrimoxazol |
Bactoreduct®, Cotrim®, Drylin®, Kepinol®, Supracombin® |
verminderte Spermienbildung |
|
Ketoconazol |
Nizoral® |
Impotenz |
|
Protionamid |
Isoprodian®, Peteha® |
selten Impotenz |
|
Sulfonamide |
Longum® |
Unfruchtbarkeit |
|
Trimethoprim |
|
gestörte Spermienbildung |
9. Mittel gegen Krebserkrankungen
|
Wirkstoff |
Handelsnamen (Beispiele) |
Auswirkungen |
|
Chlorambucil |
Leukeran® |
Unfruchtbarkeit |
|
Estramustin |
cellmustin®, Estracyt®, Multosin®, Prostamustin® |
Verlust von Libido und Potenz |
|
Methotrexat |
Farmitrexat®, Lantarel®, Metex® |
gestörte Spermienbildung, Impotenz, Libido-Verlust |
|
Busulfan |
Myleran® |
Hodenatrophie, gestörte Spermienbildung |
|
Cyclophosphamid |
Cyclostin®, Endoxan® |
gestörte Spermienbildu |
10. Cortison
|
Wirkstoff |
Handelsnamen (Beispiele) |
Auswirkungen |
|
Prednison, Dexamethason |
Decortin®, Prednison®, Corto-Tavegil® |
Drosselung der Hormonproduktion, Impote |
11. Mittel gegen Diabetes
|
Wirkstoff |
Handelsnamen (Beispiele) |
Auswirkungen |
|
Pioglitazon |
Actos® |
Erektionsstörungen durch Diabetes werden verstärkt |
|
Glibenclamid |
Azuglucon®, Euglucon®, Glib®, Glukoreduct®, glycolande® |
12. Mittel gegen Prostataleiden
|
Wirkstoff |
Handelsnamen (Beispiele) |
Auswirkungen |
|
Tamsulosin |
Alna® |
ausbleibender Samenerguss (Ejakulation in die Blase) |
|
Finasterid |
Proscar® |
Impotenz, verminderte Libido, vermindeter Samenerguss, Hodenschmerzen |
|
Dutasterid |
Avodart® |
Impotenz, verminderte Libido, Ejakulationsstörung, Gynäkomastie einschl. Brustvergröß. u./od. schmerzh. Druckempfindlichk. d. Brust |
13. Haarwuchsmittel
|
Wirkstoff |
Handelsnamen (Beispiele) |
Auswirkungen |
|
Finasterid |
Propecia® |
Impotenz, verminderte Libido, verminderter Samenerguss, Hodenschmerzen |
14. Mittel gegen Epilepsie (Antiepileptika)
|
Wirkstoff |
Handelsnamen (Beispiele) |
Auswirkungen |
|
Carbamazepin |
Tegretal®, Timonil® |
Libidoverlust, Impotenz |
|
Gabapentin |
Gabax®, Neurontin® |
Impotenz |
|
Pregabalin |
Lyrica® |
Erektile Dysfunktion, Anorgasmie, erhöhte Libido, verzögerte Ejakulation |
|
Primidon |
Primidon®, Liskantin® |
Erniedrigtes Testosteron |
|
Valproinsäure |
Convulex® |
Erhöhtes Testosteron |
|
Bromazepam |
Lexotanil®, Bromazep®, Gityl®, Lexostad®, Normoc® |
Libido-Verlust |
|
Clobazam |
Frisium® |
Libido-Verlust |
|
Diazepam |
Valium®, Diazep®, Faustan®, Stesolid® |
Libido-Verlust |
|
Flunitrazepam |
Rohypnol®, Fluminoc® |
Libido-Verlust |
|
Lorazepam |
Temesta®, Tavor®, Tolid®, Laubeel®, duralozam® |
Impotenz, verminderter Orgasmus, Libido-Verlust |
|
Oxazepam |
Praxiten®, Adumbran®, Praxiten® |
Libido-Verlust |
|
Chlordiazepoxid |
Librium®, Radepur® |
Libido-Verlus
|
15. Mittel gegen Blasenfunktionsstörungen, Harninkontinenz
|
Wirkstoffgruppe |
Wirkstoff |
Handelsnamen (Beispiele) |
Auswirkungen |
|
Anticholinergika |
Darifenacin |
Emselex® |
Orgasmus- und Ejakulationsstörungen, erektile Dysfunktion |
|
Solifenacin |
Vesikur® |
||
|
Trospium |
Spasmex®, Spasmolyt®, Trospi® |
||
|
Tolterodin |
Detrusitol® |
||
|
andere |
Oxybutinin |
Spasyt®, Oxymedin®, Oxyb®, Cystonorm® |
|
|
Propiverin |
Mictonorm®, Mictonetten® |
Weitere Therapie-Empfehlungen bei ED
Im September 2008 ist Tadalafil (Cialis®) für die tägliche Dosierung in 5 mg Tabletten als Monatspackung eingeführt worden. Die Ein-und Zweijahresstudien mit täglicher Dosierung von 5 mg Cialis® haben dabei eine Wirksamkeit gezeigt, die der einer einmalig eingenommenen Tablette 20 mg Cialis® entspricht. Die tägliche Dosierung mit Cialis® 5 mg eignet sich vor allem für die Patienten, welche häufiger Sex bzw. Sex so spontan wie möglich haben , also nicht mehr planen wollen. Mit diesem neuen Therapiekonzept kann man(n) immer wenn Sie es will. Wegen der unterschiedlichen pharmakokinetischen Eigenschaften der PDE 5 Hemmer funktioniert die tägliche Dosierung mit einer Tablette nur bei Tadalafil (Cialis®)
Yohimbin:
Vor der Zulassung von Sildenafil war Yohimbin, ein Extrakt aus der Rinde eines zentralafrikanischen Baumes (Coryanthe Yohimbehe), in Tablettenform das am häufigsten angewandte Medikament bei Erektionsstörungen des Mannes. Anders als Sildenafil blockiert Yohimbin so genannte alpha2-Rezeptoren sowohl im Gehirn als auch an den Penisgefässen. Es wirkt somit den erektionshemmenden Einflüssen des sympathischen Nervensystems entgegen, das insbesondere bei Versagensängsten aktiviert ist. Im Vergleich zu den PDE 5 Inhibitoren ist Yohimbin wesentlich schwächer wirksam und wirkt meist nur bei rein funktionellen (psychischen), hingegen kaum bei organischen Störungen. Yohimbin ist als Yocon Glenwood oder Yohimbin Spiegel auf dem Markt und wird allgemein in der Dosierung 3x1 - 3x3 Tbl. pro Tag für 4-8 Wochen eingenommen. Alternativ hierzu kann Yohimbin vergleichbar zu den PDE 5 Hemmern (Viagra®) auch on demand, also bedarfsabhängig 1-2 h vor dem Geschlechtsverkehr 1-3 Tbl. eingenommen werden.
Apomorphin SL: Phosphodiesterasehemmer und Apomorphin zusammen !!
Apomorphin SL kam im Frühjahr 2001 in Form von 2 mg und 3 mg Tabletten auf den Europäischen und Deutschen Markt. Apomorphin wird als Sublingualtablette unter die Zunge gelegt, löst sich dort in 5-10 min. auf und ist somit nach 10-15 min. bereits wirksam. Das Wirkprinzip von Apomorphin ist gänzlich anders als das der Phosphodiesterasehemmer. Apomorphin stimuliert im Gehirn die Sexzentren, wodurch mehr erotisch stimulierende Reizimpulse über das Nervensystem zum Penis gelangen und dort die Erektion fördern. Apomorphin greift also direkt im Kopf an, wo ja die Erektion primär gezündet wird, während die PDE 5 Inhibitoren direkt am Penis wirken. Da die Wirksamkeit von Apomorphin ebenfalls von einem intakten Nervensystem abhängig ist, wird klar, dass auch diese Substanz wie die PDE 5 Hemmer Viagra®, Cialis® und Levitra® und alle anderen neuen Phosphodiesterasehemmer nicht wirken kann, wenn die Nervenleitungen zum Penis als Folge von Operationen (Prostata oder Blasen-bzw. Mastdarmentfernung) oder Unfällen unterbrochen sind. Apomorphin wurde in klinischen Studien an weit übe 5000 impotenten Männern getestet und zeigte hierbei eine globale Wirksamkeitsrate von 50%.
Typische Nebenwirkungen von Apomorphin (Uprima®) sind Übelkeit, selten Erbrechen, Schwitzen, Schläfrigkeit, Gähnen und Schwindel. Sehr selten in ca. 0,2- 0,5% kann es bei der Erst- oder Zweitdosierung zu einer sog. Synkope, d.h. einem kurzfristigen Bewusstseinsverlust für 60 sec., kommen, der ohne medikamentöse Gegenmaßnahmen wieder verschwindet. Im Vergleich zu den PDE 5 hemmern war Apomorphin deutlich schwächer, wie sich in drei direkten Vergleichsstudien mit Sildenafil (Viagra®) gezeigt hat. In diesen Studien bevorzugten am Studienende > 90% das Viagra® wegen seiner gegenüber Apomorphin SL deutlich höheren Wirksamkeit und Zuverlässigkeit (Eardley I, et al. BJU Int 2004, 93: 1271-1275 Porst,H, et al:.Urologe A,2004 Suppl.1, S 65) Auf Grund seiner deutlich unterlegenen Wirksamkeit gegenüber den PDE 5 Hemmern hat Apomorphin SL nie akzeptable Marktanteile erreichen können und ist mittlerweile wieder vom Europäischen Markt verschwunden.
Injektionstherapie
Schwellkörper-Autoinjektionstherapie mit vasoaktiven Substanzen
Für Patienten, welche auf die PDE 5 Hemmstoffe trotz Ausschöpfung aller genannten Optimierungsmöglichkeiten nicht reagieren kommt die Durchführung der sog. Schwellkörperinjektionstherapie in Frage, welche der Patient in der Urologischen Praxis einfach erlernen kann, um sie dann zuhause selbst anzuwenden.
Die Möglichkeit, durch die Injektion einer vasoaktiven Substanz in die Schwellkörper eine Erektion hervorzurufen, welche nachfolgend den Geschlechtsverkehr erlaubt, gibt es seit 1984. Die früher angewandten Substanzen wie Papaverin und Papaverin/Phentolamin zeigen dabei häufiger Nebenwirkungen wie Priapismen (Dauererektionen) oder Schwellkörpervernarbungen (Fibrosen), weshalb sie überwiegend durch Alprostadil (PGE1) (Caverject® und Viridal®) abgelöst wurden.
Bei diesem Medikament handelt es sich um eine körpereigene Substanz, die synthetisch hergestellt wird und mittlerweile für die Therapie von Erektionsstörungen als Caverject® der Firma Pharmacia & Upjohn bzw. Viridal® / Edex ™ der Firma Schwarz Pharma AG weltweit zugelassen und in Form von Zweikammer –Karpulen verfügbar ist.
Mittels einer ultradünnen, 27-30 gauge Nadel wird diese Substanz praktisch schmerzfrei seitlich in die Schwellkörper injiziert, woraufhin es innerhalb von 5 – 10 Minuten zu einer kompletten Gliedversteifung kommt . Die Dauer der Gliedversteifung ist dabei von der verwendeten Dosis und der der Erektionsstörung zugrunde liegenden Ursache abhängig. Die Dosis sollte individuell so eingestellt werden, dass die Erektion nicht über 2 Stunden dauert.
Immerhin bekommen knapp 80% aller Männer mit Erektionsstörungen auf Alprostadil eine ausreichende Erektion. Es handelt sich somit um eine äußerst effektive und nebenwirkungsarme Therapiemethode der erektilen Dysfunktion mit Zufriedenheitsraten, welche ähnlich hoch wie bei den PDE 5 Hemmstoffen liegen.
Auch im Zeitalter der PDE 5 Hemmer besitzt die Schwellkörperinjektionstherapie weiterhin einen hohen Stellenwert, zumal sie keine systemischen Nebenwirkungen hat und auch von solchen Männern angewandt werden kann, für welche Viagra®,Cialis® und Levitra® kontraindiziert sind (z,B, Nitrat-und Molsidomin haltige Herzmedikamente).
Kombinationstherapien
Bei solchen Männern, bei denen Alprostadil oder PDE 5 Hemmer alleine nicht mehr wirken hat sich die Kombination von Tablette (Viagra®, Cialis® oder Levitra®)l) und Spritze, (Caverject®, Viridal® oder auch Androsakt®l) im Einzelfall bewährt oder aber die Kombinationsspritze aus Alprostadil (Caverject® oder Viridal®) plus Papaverin/Phentolamin (Androskat®) – sog. Trimix-oder Triple drug Therapie-, womit Erfolgsraten von 90 % erreichbar sind. Wichtig in diesem Zusammenhang ist, dass sie von Ihrem Urologen in die korrekte Injektionstherapie- und technik eingewiesen werden, um Injektionsfehler und sich daraus ergebende Langzeitnebenwirkungen zu vermeiden.
Mittlerweile wurde sowohl für Caverject® als auch für Viridal® ein sog. Zweikammerkarpulensystem entwickelt, so dass dem Patienten der aufwendige Mischvorgang erspart bleibt.
Eine völlig neue Kombination für die Schwellkörperselbstinjektion bestand aus VIP und Phentolamin mit dem Handelsnamen Invicorp®. Obgleich diese neue Kombination sehr Erfolg versprechend war und in einer eigenen Vergleichsstudie viele Patienten bevorzugt hätten, wurde diese Kombination bis vor kurzem nicht mehr weiter verfolgt, da nach Auffassung der Herstellerfirma infolge der Zulassung der PDE 5 Hemmer kein genügend großer Markt mehr für die Schwellkörperinjektionstherapie vorhanden ist. Derzeit erfährt dieses Medikamenteine Renaissance und wird nochmals in Studien in den USA überprüft.
Ein weiteres Medikament für die Schwellkörperinjektionstherapie war das den @-Blocker Moxisylyte enthaltende Icavex®, das aber wegen fehlender Nachfragewieder vom Markt genommen worden ist.
Transurethrale Alprostadiltherapie mit MUSE
MUSE®: (Medicated Urethral System for Erection )
In den USA wurde eine neue Anwendungsmöglichkeit von Alprostadil (PGE1)entwickelt, indem diese Substanz mit Hilfe eines zum Einmalgebrauch bestimmten Applikator direkt in die Harnröhrenöffnung gebracht wird und dann bei ca. 30 - 40 % aller Patienten innerhalb von 10 - 20 Minuten zu einer für den Geschlechtsverkehr ausreichenden Erektion führt.
Diese als MUSE® (Medicated Urethral System for Erection) bezeichnete Substanz ist in den USA seit Dezember 1996 und in Deutschland seit Juni 1999 zugelassen. Der Vorteil von MUSE® ist die nadelfreie Anwendung, Nachteile sind seine relativ geringe Wirksamkeit gegenüber der Spritze oder den PDE 5 Hemmstoffen sowie eine relativ hohe Nebenwirkungsrate in Form von Brennen und Schmerzen im Penis und in der Harnröhre.
Eine primäre Anwendung von MUSE® kommt bei Patienten mit Kontraindikationen für PDE 5 Hemmer, sowie bei Patienten mit Schädigung der Nervenversorgung des Penis in Frage, wie es häufig der Fall nach operativer Entfernung von Prostata und Blase oder des Mastdarms wegen Krebserkrankungen oder aber bei Polyneuropathien in der Folge einer Zuckerkrankheit der Fall ist. Bewährt hat sich auch für den Patienten, der es sich finanziell leisten kann, die Kombination von MUSE® und einem PDE 5 Hemmer, wenn beide einzeln angewandt, nicht zum Erfolg führen.
Vakuumtherapie
Die Vakuumtherapie kommt vor allem für solche Patienten in Frage, bei welchen sämtliche aufgeführten medikamentösen Behandlungsmöglichkeiten keine Wirkung gezeigt haben und die operative Eingriffe zur Behebung ihrer erektilen Dysfunktion nicht wünschen.
Bei der Vakuumtherapie wird ein mit einer Handpumpe verbundener Zylinder über den Penis gestülpt und gegen den Körper gepresst. Das zusätzliche Auftragen einer Paste dichtet die Zylinderöffnung völlig ab, so dass der Penis sich passiv mit Blut füllt und versteift. Wenn der Penis dann vollends versteift ist, wird der Zylinder abgenommen, nachdem vorher ein Gummiring auf den Penis abgestreift wurde.
Dieser Gummiring verhindert einen zu schnellen Blutabfluss und hält die Gliedsteife, so dass der Geschlechtsverkehr durchgeführt werden kann. Es gibt mittlerweile mehrere medizinisch vertriebene Vakuumapparate von unterschiedlichen Firmen, wobei das Osbon ErecAid®- bzw. Esteem®-System Marktführer ist.
Nebenwirkungen sind sehr selten und betreffen des öfteren vorkommende Hauteinblutungen und Blutergüsse (Patienten, welche mit Blut verdünnenden Medikamenten wie ASS Aspirin®, Plavix® oder Marcumar® behandelt werden, müssen diese Therapie vorsichtig anwenden und sich quasi herantasten,d.h. ,das Vakuum stufenweise vorsichtig aufbauen), außerdem selten Hautverletzungen sowie das Auftreten einer Induratio penis plastica mit Penisverbiegung.
Gefäßoperationen am Penis
Venensperr-Operationen (Venenligaturen)
Bei einer Reihe von Männern ist ein erhöhter Blutabfluss aus den Schwellkörpern für das Auftreten der erektilen Dysfunktion mitverantwortlich (sog. venöses Leck oder cavernöse Insuffizienz). Mit Hilfe der Pharmakoncavernosometrie /graphie lassen sich Ausmaß und Lokalisation des Venenabflusses genau feststellen. Handelt es sich hierbei um leichte bis mäßig gradige Störungen mit überwiegendem Blutabfluss über die auf dem Penisrücken verlaufende Dorsalvene, so kann in Einzelfällen durch eine sogenannte Venensperroperation eine Verbesserung der Erektionsfähigkeit herbeigeführt werden. Von einem kleinen Schnitt an der Peniswurzel werden diese Venen aufgesucht, durchtrennt und unterbunden, so dass das Blut, ähnlich einem Staudammprinzip, länger in den Schwellkörpern verweilt.
Leider verhält es sich aber so, dass sich bei einem Großteil dieser so operierten Patienten durch Ausbildung von Umgehungskreisläufen im Laufe von 1-2 Jahren sich die Situation wieder deutlich verschlechtert. Aus diesen Gründen und unter Berücksichtung der sehr gut wirksamen Medikamente, welche für die ED- Behandlung mittlerweile zur Verfügung stehen, werden solche Venenligaturen heutzutage nur noch äußerst selten durchgeführt, sie haben quasi ihre Daseinsberechtigung verloren. Bei richtiger Indikationsstellung (isolierter Abfluss über die Dorsalvene) und in geübten Händen lässt sich in den beschriebenen Ausnahmefällen dann eine dauerhafte Besserung in ca. 50 herbeiführen. Allerdings kommen bei korrekter Diagnose- und somit Indikationsstellung nur ca. 1-2% aller Männer mit Erektionsstörungen für solch eine Venensperroperation heutzutage überhaupt noch in Frage.
Arterielle By-pass-Operationen (Schwellkörper-Revaskularisierung)
Bei Patienten mit gestörtem Blutzufluss zu den Schwellkörpern durch Gefäßverschlüsse oder Gefäßverletzungen kann mit aufwendigen Bypassoperationen – ähnlich der Situation bei koronarer Herzkrankheit und Herzinfarkt – eine Verbesserung der Erektionsfähigkeit herbeigeführt werden. Es handelt sich hierbei um sehr aufwendige Gefäßoperationen, bei welchen ein Gefäß der Bauchwand mit den Penisarterien verbunden wird. Allerdings hat sich gezeigt, dass die Langzeiterfolge bei diesen Operationen mäßig sind und oftmals Komplikationen auftreten. Aus diesem Grunde werden solche aufwendigen Gefäßoperationen am Penis nur noch sehr selten bei jüngeren Patienten (< 55 Jahre) mit isolierten Gefäßverschlüssen und ohne weitere Risikofaktoren, wie Diabetes mellitus oder Nikotinabusus, durchgeführt.
Im Zeitalter der hochwirksamen PDE 5 Inhibitoren spielen die erwähnten Gefäßoperationen am Penis kaum mehr eine Rolle.
Penisprothesen (Penisimplantate)
Bei immerhin 10% aller Männer, welche an einer erektilen Dysfunktion leiden, führt selbst die Kombination aus Pille (PDE 5 Hemmer) und Injektionstherapie nicht mehr zum Erfolg, so dass zur Wiederherstellung der Koitusfähigkeit in diesen Fällen nur die Vakuumtherapie oder die Penisprothetik übrig bleibt.
Bei den biegsamen (malleablen) Implantaten werden von einem kleinen Schnitt am Penis die Schwellörper aufbougiert und dann in jeden Schwellkörper eine Stabprothese eingepflanzt. Vorteile dieser Prothesenart ist die technisch einfach durchführbare Operation sowie die niedrigen Materialkosten (1.500-2.500 Euro) für die Prothese.
Entscheidende Nachteile der biegsamen Prothesen sind die erhöhte Perforationsgefahr durch den Dauerdruck auf die Schwellkörperhaut (Tunica albuginea), sowie die Tatsache, dass der Penis in einem dauerversteiften Zustand bleibt. Dies lässt sich der Umwelt gegenüber bei entsprechenden Berührungen (Baden, Sauna, sportlicher Betätigung, Tanzen) nicht immer verbergen und kann bisweilen zu peinlichen Situationen führen.
Aus diesem Grunde haben sich weltweit die so genannten hydraulischen (aufblasbaren) Penisimplantate durchgesetzt, welche ca. 80% des gesamten Prothesenmarktes ausmachen. Hierbei werden zwei weiche aufblasbare Zylinder von einem Schnitt am Hodensack oder an der Peniswurzel in die Schwellkörper eingelegt.
Die Zylinder sind mit Verbindungsschläuchen mit einer Pumpe, welche im Hodensack versteckt wird, verbunden. Die Pumpe wiederum ist über einen Verbindungsschlauch mit einem kleinen Flüssigkeitsballon, welcher im Unterbauch eingelegt wird, verbunden. Bei Betätigung der im Hodensack nicht sichtbaren aber gut tastbaren Pumpe kommt es dann zur Flüssigkeitsumverteilung von dem Ballon in die Zylinder, so dass diese sich im Schwellkörper füllen und der Penis sich versteift, wie bei einer natürlichen Erektion. Presst man die Kanten an der Unterseite der Pumpe zusammen, so kommt es zur Rückverteilung der Flüssigkeit in den Ballon, der Penis erschlafft wieder.
Entscheidende Vorteile der hydraulischen Penisprothesen sind, dass der Penis nur dann versteift ist, wenn es gewünscht ist und dass die Empfindungen bei dieser Prothesenart den früheren natürlichen Gefühlen beim Koitus sowohl beim Manne als auch bei der Frau weitestgehend entsprechen, weshalb viele Paare diese Prothesenart bevorzugen.
Nachteile sind die technisch wesentlich aufwändigere Operation, welche ein entsprechendes Know how vom Operateur verlangt, sowie eine Reparaturquote von Zylinder und Pumpe in ca. 15-20 % bei Langzeitträgern (5 Jahre und mehr). Außerdem spielen die nicht unerheblichen Materialkosten (ca. 5.600 €) in der heutigen Zeit eine zunehmende Rolle. So werden auf Grund der aufgezeigten widrigen Umstände derzeit in ganz Deutschland mit über 82 Mio. Einwohnern nur noch 600-800 hydraulische Penisimplantate pro Jahr eingesetzt, in den USA sind es bei ca. 280 Mio. Einwohnern um die 25.000.
So bleibt in diesen Zeiten mit starker Budgetierung der Mittel den meisten Paaren, welche ein Penisimplantat zur Wiederherstellung Ihres Sexuallebens benötigen und dies auch wünschen, nur noch übrig, dies selbst zu finanzieren, wobei die Gesamtkosten sich auf ca. € 12.000 incl. Material, Krankenhausaufenthalt, Arztkosten) belaufen. Die eigenen Erfahrungen mit über 600 unterschiedlichen Penisimplantaten in den letzten 25 Jahren haben gezeigt, dass die hydraulischen Implantate (700 CX) der Fa. AMS, USA bzw. Mentor (alpha 1) USA, die zuverlässigsten sind mit Zufriedenheitsraten von über 85% bei Mann und Frau.
Die eigenen umfangreichen 20jährigen Erfahrungen auf dem Gebiet der Penisprothetik haben gezeigt, dass viele Paare vor diesem “letzten Schritt” in den Behandlungsmöglichkeiten der Impotenz eher zurückschrecken bzw. sich nicht damit anfreunden können, auch wenn alle konservativen und anderweitigen operativen Methoden nicht in der Lage waren, ihre Erektionsprobleme zu beseitigen und einen normalen, für beide Beteiligten auch befriedigenden Geschlechtsverkehr zu ermöglichen. So lassen viele Paare ein um das andere Jahr ins Land ziehen und hoffen, dass sich vielleicht doch noch eine konservative Möglichkeit in Zukunft auftun würde.
Dieses jahrelange Zögern führt bei vielen Paaren zu zunehmender Frustration und endet schließlich manchmal auch in einem Scheitern der Beziehung, weil eben doch die überwiegende Mehrzahl der Partnerinnen auf Dauer nicht auf einen vaginalen Geschlechtsverkehr gänzlich verzichten will.
So bleibt als wohlgemeinter Rat für alle: Wenn Sie alle konservativen Methoden ausprobiert haben, wenn Viagra® u. Co plus Potenzspritze in Kombination nicht zu einer für den Geschlechtsverkehr ausreichenden Erektion führen oder wenn eine Kombination aus Penisverbiegung, Penisschrumpfung und Erektionsstörung bei Induratio penis plastica vorliegt und Sie beide auch in Zukunft nicht auf einen vaginalen Geschlechtsverkehr verzichten wollen, dann ist die Entscheidung für ein Penisimplantat gekommen und dann sollten Sie sich auch dazu bekennen, vorausgesetzt sie beide stehen dazu.
Die Umstände einer Operation und eines ca. einwöchigen Krankenhausaufenthaltes wiegen bei weitem nicht das auf, was den betreffenden Paaren an mehr Lebensqualität im Sexualleben durch ein Penisimplantat für die Zukunft geschenkt wird.
Die Prostatamassage
Anleitung für Ärzte, Krankenschwester und medizinisches Hilfspersonal
Die Technik der Prostata-Massage bezieht sich auf das Organ und Fortpflanzungs-System des Mannes. Im Organ der Prostata Drüse des Mannes befindet sich das Reservoir männliche Samenflüssigkeit, welches zum Auswurf ( Ejakulation ) bereitsteht. Die Prostata-Drüse, kann durch das Drücken eines Fingers in die Mitte des Dammes gespürt werden (hinter dem Skrotum). Es ist ein gerundeter kleiner Hügel in größe einer Wallnuss. Um das Organ zu finden, muß man die Länge eines Zeigefingers oder Mittelfinger in den Darm einführen und schiebt diesen langsam nach vorn bis sie eine Erhebung fühlen. Hier befindet sich die Prostata. Am hinteren Teil befindet sich ein kleiner dreieckigförmiger Anhang in dem der größte Teil der Samenflüssigkeit zusammenkommt und gelagert ist. Mit der Fingerkuppe drücken sie unter Druck und Reibung wiederholt auf dies innere Organ. Eigentlich ganz einfach auszuführen.
Während einer Prostatamassage ( PM ) oder sexueller Erregung öffnen sich die hinteren Ventile wenn der flüssige Druck eine genug hohe Reizschwelle erreicht hat. Dies wird durch den Ejakulations-Refelx ausgelöst und kann nicht unterbrochen werden. Durch die muskulöse Zusammenziehungen vom Organ setzt der Orgasmus ein, die Drüse leert sich aus und schwemmt Samen und auch insbesondere keimbelastete Bakterien aus. Allein durch einen Orgasmus ohne Prostatamassage werden die Bakterien nicht genügend ausgeschwemmt ! Daher ist die Prostatamassage eine wirkungsvolle Therapie wenn Antibiotika nicht mehr hilft oder auch die Prostata durch multiresistente Bakterien belastet ist. Je nach Schwere der Krankheitssymptomatik sollte 1 x wöchentlich für ca. 10 Min bis zum Abklingen der Beschwerden die PM erfolgen. Nicht aber im akut entzündlichen Stadium einer Organerkrankung. Um den wünschenswerten therapeutischen Zweck der Ausschwemmung durch Ejakulation zu erzielen, kann der Mann durch ergänzende Masturbation das Ende der Therapiezeit von ca. 10 – 15 Min. verkürzen, falls der psychischer Druck zu hoch wird.
Die Prostatamassage ist für einen Mann kein Vergnügen und oft schmerzhaft, aber eine sehr nützliche Variante durch diese THERAPIE von Hilfe und verlangt von der Krankenschwester/ mediz. Hilfspersonal großes Verständnis und den Aufbau einer Vertrauensbasis zum Patienten hin, da es sich letzt auch um eine " Tabuerkrankung " handelt über die man üblicherweise nicht spricht.-
Vorsichtsmaßnahmen Prostatamassage + Gefühle
Immer dann wenn es darum geht Gegenstände, Finger oder Genitalien in den After oder die Vagina einzuführen, gibt es eine Reihe von Vorsichtsmaßnahmen die sie unbedingt beherzigen sollten, da sie hier mit empfindlichen Schleimhäuten und den darauf siedelnden Bakterien zu tun haben. Darüber hinaus gibt es den psychischen Faktor, der ebenfalls wichtig zu beachten ist.
Zunächst zu den physischen Vorkehrungen:
Üblicherweise sollten bei der Therapie Latex -Fingerlinge oder Handschuhe benutzt werden, sofern keine Latexallergie besteht. Hierbei handelt es sich um einen Überzug für die Finger, der aus weichem Latex besteht. Bei der manuellen, internen Prostatamassage muss der Therapeut gleich welchen Geschlechts, unbedingt auf gepflegte Hände achten. Besonderes Augenmerk ist hierbei auf extrem kurze und gerundete Fingernägel zu achten um so Verletzungen, aber auch Infektionen dieser empfindlichen Körperregion zu verhindern. Auch der Haut sollte einiges an Beachtung zu Teil werden, da abstehende Hornhaut ebenfalls zu schmerzhaften Verletzungen führen kann. Ringe und Schmuck an den Fingern sind verboten ! Frauen haben sich bei der Durchführung der Therapie als oft wesentlich besser geeignet erwiesen, da sie sich sensibler und feinfühlig im Umgang mit dem Patienten zeigen. Dieses individuelle Verständnis kann von einem praktizierenden Urologen oder Pfleger „ derber Herzlichkeit “ oft leider nicht eingebracht werden. -
Verwenden sie unbedingt ein Gleitmittel auf Wasserbasis, wenn sie die innerliche Stimulation der Prostata vornehmen. Anders als die Vagina verfügt der Darm über keine Drüsen zur Produktion eines Gleitsekretes. Damit nicht genug. Der psychische Faktor spielt ebenfalls eine gravierende Rolle bei der Stimulation der Prostata. Selbst wenn es sich lediglich um eine rein äußerliche Massage -Stimulation ( im Darm) handelt kann es vorkommen, daß der Erkrankte männliche Patient die Therapie und das fremdartige Gefühl ablehnt, da es ungewohnt ist. Besonders gravierend wird dies dabei, wenn eben ein Finger in den After einführt wird. Für viele Männer ist dies ein besonders gewöhnungsbedürftiger Gedanke, da diese Form praktikabel im " Leben " doch eigentlich nur von Homosexuellen praktiziert wird, was bei heterosexuellen Männern oft zu psychisch stark belastenden Schuld - und/oder Angstgefühlen führen kann ( "Bin ich etwa schwul? " usw. )
Die Sache mit dem Geist:
Sie sollten sich beide ( Patient + Therapeutin ) darüber einig sein, wie weit sie gewillt sind zu gehen und gegebenenfalls ein Zeichen vereinbaren, mit dem sie die Aktion ab - oder doch zumindest unterbrechen können. Es gibt kein Richtig oder Falsch. Äußerliche Massage-Stimulation der Prostata ist nicht "nur" die Vorstufe zu einer wie auch immer gearteten Form der Penetration. Der so zu behandelnde Patient darf in seiner " ungemütlichen " Lage dabei nicht vergessen werden. Setzen sie weder sich selbst noch ihren Patient unter Druck. Versuchen sie gelassen und rein unter medizinisch notwendigen Aspekten die Therapie durchzuführen !
Prostata - Aufbau und Funktion
Die Prostata (auch Vorsteherdrüse) liegt direkt im Anschluss an die Harnblase am Übergang in die Harnröhre. Sie hat normalerweise die Größe einer Walnuss. Die Harnröhre läuft durch die Vorsteherdrüse hindurch. Die Prostata besteht aus einer sich bäumchenartig verzweigenden Drüse. Sie ist mit Bindegewebe und Muskelfasern durchsetzt, was die Entleerung der Drüsenflüssigkeit ermöglicht.
Die Prostata gehört zu den männlichen Fortpflanzungsorganen. Ihre Drüsenzellen produzieren eine Flüssigkeit (Prostatasekret), die mit den aus den Samenleitern kommenden Samen das Sperma (die Samenflüssigkeit) bildet. Die Samenzellen werden durch das Prostatasekret aktiviert.
Beim Orgasmus ziehen sich die Muskelfasern zusammen. Dadurch wird die Samenflüssigkeit in die Harnröhre gedrückt. Im Zusammenwirken mit den Muskeln des Beckenbodens kommt es dann zum Samenerguss (Ejakulation).
Vom Enddarm aus kann man die hintere Oberfläche der Prostata ertasten. Im Ruhezustand ist sie weich und elastisch.
Die Lage der Harn- und Samenwege in der Prostata erklärt, warum es bei Erkrankungen dieses Organs zu starken Unterleib-Schmerzen und Störungen und beim Wasserlassen und beim Samenerguss kommen kann. Viele schwere Krankheiten können Ihre Ursache in einer erkrankten Prostata beim Mann finden.
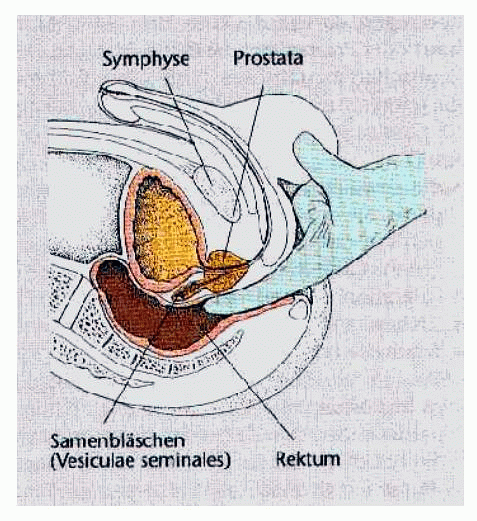
Rektale Untersuchung zur Abschätzung der Größe, Form und Konsistenz der Prostata durch das Rektum = Enddarm
Die medizinische Notwendigkeit der Prostatamassage
Die Mediziner und Autoren erklären in ihrer Zusammenfassung, "bakterielle Biofilme" spielen eine wichtige Rolle in der Pathogenesis, Hartnäckigkeit, und möglichen Behandlung einschließlich der chronischen Prostatitis. Sie fassen zusammen: "Die bakterielle Biofilmtheorie beschreibt bakterielle Populationen in natürlichen und pathogenen ökologischen Systemen als treibende oder "planktonische" Populationen von Bakterien in direkter Beziehung mit einer sogar wichtigeren fest eingeschlossenen, Population von Bakterien.
Wir erläutern durch den Bericht diejenigen Teile, die für die chronische Prostatitis von Bedeutung sind. Obwohl der Bereich der Harnwege eigentlich eine feindliche Umgebung für Bakterien ist, treten Infektionen dann auf, wenn Bakterien durch die Öffnung der Harnröhre eindringen können. Infektion entsteht dann, wenn die bakteriellen Angriffspotentiale der vielfätigen Abwehr des Wirtes überlegen sind. Die Idee des "Biofilms" erklärt, wie das geschehen kann. Bei der Erklärung vom Konzept des "Biofilms" erläutern die Autoren, dass Biofilme in zahlreichen Arten von Harnwegsinfektionen unter dem Mikroskop nachgewiesen werden können. Bakterien, sich an die Oberfläche der Harnwege anheften und wachsen, "verteilt über die Oberfläche." Wenn angehängte Zellen wachsen, bilden sie verkapselte Mikrokolonien, kleine Klumpen morphologisch gleichartiger Zellen, die unmittelbar aneinander angrenzen. Das aufeinander zustrebende Wachstum aneinander angrenzender Mikrokolonien führt zu der Entwicklung eines ausgewachsenen Biofilms. Diese dauerhaft angeheftete Bakterien verhalten sich völlig anders als die frei treibenden oder "planktonischen" Bakterien. Die angehefteten Bakterien sind viel stärker resistent sowohl gegen Antibiotika als auch gegen das körpereigene Immunsystem. Diese Bakterien schaffen sich eine eigene Umgebung wie etwa die Harnsteine (calculi). Trotzdem können diese Bakerien auch auf andere Organe übergreifen wie etwa auf die Niere. Aus klinischer Sicht ist die Resistenz gegenüber Antibiotika die problematischste und kostspieligste Eigenschaft des Biofilms. Planktonische oder treibende Zellen in all diesen Systemen werden vollständig durch die von den Labors vorgeschriebene Menge an Antibiotika ausgerottet. Aber 100 mal mehr Antibiotika werden benötigt, um Bakterien in Biofilmen auszurotten, wenn es überhaupt noch gelingt ! Die Mediziner spekulieren darüber, dass die Antibiotika entweder nicht in die Biofilme eindringen können oder dass die Bakterien über einen stark reduzierten Stoffwechsel verfügen und deshalb so gut wie keine antibiotischen Gifte aufnehmen, die Bakterien schützen sich im wesentlichen selbst durch Untätigkeit, lösen aber viele Beschwerden wie Harnwegsinfektion und Prostataerkrankungen aus.
Die laufende Forschung über die beteiligten bakteriellen Biofilme in Verbindung mit chronischer Prostatitis enthüllt einige der mysteriösen Umstände dieser Erkrankung und wird uns künftig vernünftigere Diagnose- und Therapiekonzepte ermöglichen. Sie erklären uns, wie Bakterien die Prostatitis auslösen. Sind Bakterien einmal in die Kanäle und Acini der Prostatadrüse eingedrungen, vermehren sie sich dort rasch, und provozieren eine Abwehrreaktion (des Wirtes) durch das Infiltrieren akuter Entzündungszellen in die Kanäle. Bei einer akuten bakteriellen Prostatitis ist die ganze Prostatadrüse oder ein erheblicher Teil davon in den entzündlichen Prozess einbezogen. Die Kanäle werden überhäuft mit dem Infiltrat, zusammengesetzt aus abgestorbenen und lebenden Bakterien sowie lebenden und sterbenden akuten Entzündungszellen, abgeschuppten Epitelzellen, und zellularen Trümmern. In diesem Stadium der Infektion ist es noch relativ einfach, alle angreifenden Organismen zur einer vollständigen Auflösung des Entzündungsprozesses mit einer angemessenen Antibiotikatherapie auszurotten, da die Mehrzahl der Zellen planktonisch sind." Jedoch, " wenn Bakterien die akute, oder wahrscheinlicher, die klinische subakute Entzündung überdauern, dann können sich kleine sporadische bakterielle Mikrokulturen oder Biofilme im Kanalsystem angeheftet an das Epithel bilden." Mit anderen Worten: eine chronische Prostatitis ist entstanden. Es scheint, als ob die Mikroorganismen anschließend zum Ruhen kämen der Patient meint geheilt zu sein, aber immer wieder kommt es zu wiederholten schmerzhaften Phasen im Leben, die oft über Jahre dauern und so gut wie nicht zu behandeln sind. Hier setzt die Therapie der Prostatamassage ein und zeigt Möglichkeiten einer neue Hoffnung auf Heilung, da mechanisch die innerlich infizierten und verklebten Kanäle der Prostata mechanisch ausgedrückt und somit zur Ausschwemmung geöffnet werden.
Die meisten Ärzte wissen nicht mehr um die positive Wirkung der Prostatamassage, da dies eine alte Therapie ist und durch die Antibiotika`s vergangener Jahre in Vergessenheit geraten ist.
Schliesslich, -- die historische Behandlungsmethode der Prostata -- wird ein Comeback auch im klinischen Bereich erleben. Reguläre Prostatamassage entwässert wie üblich entzündliche Drüsen die verstopften Kanäle und wandelt vielleicht eine beachtliche Menge der resistenten Biofilmbakterien in die empfindlicheren planktonischen Formen um, die dann empfänglicher für die Behandlung mit neueren, wirksameren Antibiotika in der Zukunft sind.
Praxis für Gesundheit, Sexualität und tantrische Massage
Prostatolithiasis mit Hämospermie - Prostatamassage empfohlen
Gesuch eines Betroffenen/Patienten…
Hallo,
bei mir wurde in einer klinischen Untersuchung eine "ausgeprägte Postatatolithiasis periurethral" festgestellt, das ist eine "echoreiche Verkalkung" der ansonsten unauffälligen Prostata. In Abgrenzung zu anderen Erkrankungen wurde auf eine "chronisch rezidivierende Prostatitis" erkannt, als Ursache für häufige Infektionen und Blutbeimengungen im Sperma (ab und zu nach der erforderlichen Masturbation ( 2-3 x wöchentl. feststellbar).
Da ich unter Beschwerden leide (Fremdkörpergefühl), ist eine "regelmässige Prostatamassage" klinisch angeraten worden, neben medikamentöser Behandlung bei Infektionen und Phytopharmacon als langfristige Therapie.
Ich habe das laienhaft so verstanden, dass mit der Massage die Prostata möglichst oft und regelmässig quasi "leergedrückt" werden soll, also Restsperma abfliessen soll. Bei einer ersten Anwendung noch in der Klinik stand ich daher nackt und breitbeinig vor einer Liege und es tropfte nach einiger Zeit tatsächlich ein wenig Sperma auf den Boden.
Da mit dieser Prozedur bei mir völlig unerwartet eine nicht unerhebliche sexuelle Stimulans verbunden war, habe ich mich sehr verkrampft und die Handlungen an mir als sehr unangenehm (!) empfunden, regelrecht schmerzhaft. Es kam in der Folgezeit daher sogar zu psychisch bedingten Störungen meiner Sexualität. Daher bin ich dieser Behandlungsempfehlung nicht mehr gefolgt.
Ich habe kürzlich bei Gesprächen mit dem Facharzt über meine Erfahrungen berichtet und auch von Prostatamassagen erfahren, die mal "völlig anders" als Lingam / Tantra Massagen durchgeführt werden - ganz klar beide Seiten berücksichtigt. Rein therapeutisch und weil so schwer zu trennen auch sexuell motiviert. Das Organ hat ja beidseitige Aufgaben auch zu bewältigen. Es kam ebenfalls zu einem provozierten Abfliessen von Rest-Sperma. Hierbei wurden diese Handlungen an mir so vorgenommen, dass ich es als viel angenehmer empfunden habe und nicht nur schmerzhaft und verkrampft, weil man auf mich behutsam eingegangen ist.
Deshalb frage ich mich, ob es nicht möglich ist, die medizinisch indizierte Prostatamassage auch anders durchzuführen, als ich es in der Klinik so hart und schmerzhaft, fast brutal erlebt habe. Ich kann leider meinen Urologen nicht einfach fragen, ob es eine sensiblere Methode diesbezüglich gibt was wünschenswert wäre. Deshalb möchte ich dies hier versuchen und stelle die Frage ins Internet, ob es im Ruhrgebiet jemanden gibt, der/die eine solche BeHandlung an mir fachlich vornehmen kann; dies evtl. auch als Kassenleistung abrechnet.
Antwort: Ja – siehe e-Mail Adressaten unter:
http://www.therapeuten.de/therapien/Prostatamassage.htm
Im Nahen Osten ist die Prostatamassage eine gängige Methode um spätere Prostatabeschwerden vorzubeugen.
Die Prostata liegt im Inneren des Körpers zwischen Harnblase und Peniswurzel. Sie gilt als männlicher G- Punkt und befindet sich ca. 5 cm im Körper. Sie liegen auf einer Massagebank mit einem T u c h bedeckt auf der Bauchseite. Beginnend wird der gesamte Körper ausgestrichen, massiert, Kontakt aufgenommen.
Die Stimulation der Prostata erfolgt an 2 Stellen: Die indirekte Massage wird vom Damm aus durch kreisförmigen Druck durchgeführt. Die direkte Massage wird direkt an der Prostatawand durchgeführt wobei ein gebogener Stab; besser aber ein Finger wegen der fühlenden Sensibelität in das Rektum eingeführt wird. Der gesamte Beckenbereich wird in die Massage integriert. Später, oder bei älteren behinderten Patienten liegen Sie ( generell ) auf der Rückenseite. Beginnend wieder mit dem gesamten Körper, danach Beckenbereich, Damm und Prostata. Neue, "andere" Lustgefühle können dabei auftauchen. Bestehen psychische Verkrampfungen & Erektionsstörungen kann zusätzlich ein medizinisches Vibrationsgerät unterstützend eingesetzt werden. Manchmal tritt ein Samenerguss auf der als Abfluss sogar wünschenswert ist um vollständig zu sanieren.
Die Prostatamassage eignet sich um Prostataerkrankungen vorzubeugen. In Indien, Japan besonders den Philippinen wird die indirekte Massage gewohnheitsmässig auf hohem mediz. Erfahrungsstandard durchgeführt. Oftmals wird eine Prostatamassage als sehr tief gehend beschrieben und empfangen. Bei manchen Patienten/Empfängern wirkt die Massage noch tagelang nach. Die umfangreichen, oft schweren Beschwerden der Prostata können durch die Therapie erheblich verbessert werden.
Vorteile?
Viele Urologen und weltweite Untersuchungen ergaben eine positive Beeinflussung um Prostataerkrankungen vorzubeugen.
Nach Prostataentzündungen wird die Prostatamassage empfohlen, um eine erneute Erkrankung zu verhindern. Siehe Linkliste zu den Prostatamassageempfehlungen.
Bei Prostatakrebs und bei akuten Entzündungen der Prostata ist eine Prostatamassage nicht angebracht, fragen Sie bitte Ihren Arzt.
Nähere Informationen über die Prostata finden Sie unter der Rubrik "Die Prostata"
Hier werden Links von seriösen Seiten und Forschungsergebnisse vorgestellt welche sich mit der Prostatamassage aus medizinischen Gründen befassen. Vielleicht entdecken Sie noch einige interessante Aspekte auf diesen Seiten.
http://mensvita.net/category/prostata/page/5/
NEWS - Naturheilverfahren in der Gynäkologie
Probiotika statt Antibiotikum - Orale Probiotika bei bakterieller Vaginose
Bakterielle Vaginosen werden meist mit anaerobierwirksamen Antibiotika wie Metronidazol oder Clindamycin behandelt. Ein orales Probiotikum könnte eine Alternative darstellen. -
Bei der Behandlung bakterieller Vaginosen können Probiotika eine nebenwirkungsfreie Alternative zu einer Antibiotikatherapie darstellen. In einer placebokontrollierten Studie hatten oral verabreichte Lactobacillus-Präparate bei der Mehrzahl der Patientinnen nach sechs Wochen die physiologische Vaginalflora wieder hergestellt. Jede fünfte Frau im gebärfähigen Alter macht irgendwann Bekanntschaft mit einer bakteriellen Vaginose. Auslöser sind meist anaerobe Mikroorganismen wie Gardnerella vaginalis, die die physiologische Vaginalflora verdrängen. In der Regel werden solche Infektionen mit Metronidazol oder Clindamycin behandelt. Die hohe Zahl der Rezidive nach Absetzen des Antibiotikums hat allerdings eine Suche nach Begleit- und Alternativtherapien in Gang gesetzt. So soll etwa die physiologische Vaginalflora durch die Zufuhr bestimmter Lactobacillus-Stämme wieder aufgebaut werden, was sowohl mit vaginalen als auch mit oralen Präparaten gelingt.
In einer randomisierten, doppelblinden Multicenterstudie mit Frauen, die unter einer bakteriellen Vaginose litten, wurde die Wirksamkeit eines oralen Präparates aus Lactobacillus rhamnosus GR-1 und Lactobacillus reuteri RC-14 gegenüber Placebo untersucht. 395 Frauen nahmen sechs Wochen lang täglich zwei Kapseln des Probiotikapräparates ein, 149 erhielten Placebo. Nach sechs Wochen war bei 61,5 Prozent der Frauen der Probiotikagruppe die Vaginalflora wieder im Gleichgewicht.
Mit Probiotika - Joghurt gegen bakterielle Vaginose
„Bei Probiotika handelt es sich laut Definition der WHO um lebensfähige Bakterien, die in genügender Menge aufgenommen gesundheitsfördernde Wirkungen entfalten“. Die Wirkungsweisen von Probiotika umfassen verschiedene Mechanismen:
1. Bildung von Milchsäure (Absenkung des pH; schwach saures Milieu ist ungünstig für die meisten unerwünschten Keime) und von niedermolekularen Fettsäuren, z.B. Buttersäure (essenzieller Nährstoff für die Zellen der Darmmukosa)
2. Bildung von Bakteriozinen und antibiotikaartigen Substanzen
3. Bildung von Wasserstoffperoxid (Desinfektion)
„Die urogenitale Gesundheit wird vor allem bei postmenopausalen Frauen durch Laktobazillen deutlich verbessert“. „Vaginale Infektionen lassen sich ebenso vermindern wie Harnwegsinfekte.“
Daten zum oralen Applikationsweg
Die normale vaginale Flora zeigt ein deutliches Überwiegen von Laktobazillen. Im Gegensatz dazu ist die bakterielle Vaginose durch eine Fehlbesiedlung mit anaeroben und aeroben Keimen auf Kosten der physiologischen Laktobazillenflora charakterisiert. „Publikationen aus den letzten Jahren zeigen, dass die Darmflora sehr wohl Einfluss auf das vaginale Milieu hat. Erstmals wurde 2003 nachgewiesen, dass eine orale Zufuhr von Laktobazillen eine Veränderung der vaginalen Flora nach sich zieht. Andere Untersuchungen belegten eine Besiedelung der Vagina über den Darm und die direkte Korrelation zwischen einer Eubiose im Rektum und einer niedrigen Prävalenz bakterieller Vaginosen. Kollegen führten eine placebokontrollierte, prospektive Untersuchung durch, in deren Rahmen der Einfluss oraler Laktobazillen (L. rhamnosus und L. reuteri) auf die Vaginalflora postmenopausaler Frauen geprüft wurde. 72 Frauen mit einem Nugent-Score 4–6 und einem Reinheitsgrad 2 (für postmenopausale Verhältnisse typischer Laktobazillenverlust) wurden eingeschlossen. Sie nahmen über zwei Wochen entweder Laktobazillen oder Placebo ein. Nach diesem Zeitraum wurde wieder eine Abstrichkontrolle durchgeführt, der primäre Endpunkt war die Veränderung des Nugent-Scores. „Beim Abstrich nach zwei Wochen konnte man eine signifikante Verbesserung in der Studiengruppe sehen“. Beispielsweise nach Infektionen oder zur Infektprophylaxe könnte die orale Verabreichung daher eine nützliche Unterstützung zum Aufbau der normalen Scheidenflora darstellen. „Die urogenitale Gesundheit wird vor allem bei postmenopausalen Frauen durch Laktobazillen deutlich verbessert“. „Vaginale Infektionen lassen sich ebenso vermindern wie Harnwegsinfekte.“
Scheidenflora
Eine gesunde Scheidenflora bildet eine natürliche Barriere für potenziell krankmachende (pathogene) Mikroorganismen – Mikroorganismen, die für Harnwegsinfektionen, vulvovaginale Candidose, bakterielle Vaginose und sexuell übertragbare Krankheiten verantwortlich sind.Untersuchungen haben ergeben, dass die gesunde (symbiotische) Scheidenflora von Frauen im gebärfähigen Alter hauptsächlich aus Laktobakterien besteht (Lactobacillus acidophilus, L. fermentum, L. plantarum, L. brevis, L. jensenii, L. casei, L. salivarius u.a.).
Laktobakterien schützen
Laktobakterien verfügen über verschiedene günstige Eigenschaften. An erster Stelle wehren sie pathogene Mikroorganismen dadurch ab, dass sie ihnen den Weg versperren (kompetitive Verdrängung). Laktobakterien kolonisieren die Vagina, heften sich an Rezeptoren auf dem vaginalen Epithelgewebe, klumpen zusammen (Aggregation) und binden sich an pathogene Keime (Koaggregation). Dadurch bekommen Krankheitserreger keine Chance, sich in der Vagina einzunisten, sich zu vermehren und Beschwerden zu verursachen. Laktobakterien produzieren Milchsäure, die für einen günstigen Säuregrad (pH 3,8-4,2) in der Vagina sorgt, und bilden – je nach Bakterienstamm – antimikrobielle Stoffe wie z.B. Wasserstoffperoxid und Bakteriozine.Außerdem unterstützen Laktobakterien die Abwehrfunktion der Schleimhäute. Die Zusammensetzung der Scheidenflora verändert sich während des Menstruationszyklus. In der Woche vor und während der Regelblutung nimmt die Anzahl der Laktobakterien ab, während die Anzahl der anaeroben Bakterien (die eine sauerstoffarme Umgebung bevorzugen) gleich bleibt oder zunimmt.
Abnahme der Anzahl Laktobakterien
Der Rückgang der Anzahl Laktobakterien in der Vagina erhöht das Risiko einer bakteriellen Vaginose (einer veränderten Scheidenflora, die nicht unbedingt zu Beschwerden führt) und (uro-) genitaler Infektionen, bei denen durch übermäßiges Wachstum von Krankheitserregern wie E. coli u.a. durchaus Beschwerden auftreten). Die Zahl der Laktobakterien nimmt u.a. auch bei häufigem ungeschütztem Geschlechtsverkehr, Stress und Anwendung von Spermiziden, Vaginalduschen, der Pille und Antibiotika ab. Aus einer Studie geht hervor, dass nur 22% der sexuell aktiven Frauen aufgrund dieser Faktoren eine normale, von Laktobakterien dominierte Scheidenflora aufweisen.
Bakterielle Vaginose
Charakteristisch für die bakterielle Vaginose ist die übermäßige Besiedlung mit anaeroben gramnegativen Bakterien (wie Gardnerella, Mobiluncus, Bacteroides, Mycoplasma hominis, Streptococcus viridans, Prevotella bivia, Atopobium vaginae) bei gleichzeitigem Rückgang der Anzahl Laktobakterien, wodurch der pH-Wert in der Vagina auf über 4,5 ansteigt. Sie bildet die Hauptursache für den vaginalen Ausfluss und lässt sich gut behandeln, indem man den Säuregrad absenkt und die Population der Laktobakterien auffüllt. Obwohl die bakterielle Vaginose oft harmlos und vor allem lästig und unangenehm ist, sind damit durchaus auch Risiken verbunden. Durch den Mangel an Laktobakterien und die Zunahme des pH-Werts steigt die Anfälligkeit für Harnwegsinfektionen und sexuell übertragbare Krankheiten wie Gonorrhoe, Chlamydieninfektionen, Trichomoniasis und die Infektion mit dem humanen Immunschwäche-Virus (HIV-Virus) und dem humanen Papillomavirus (HPV-Virus). Bakterielle Vaginose während der Schwangerschaft erhöht das Risiko für aufsteigende Infektionen und Frühgeburtlichkeit, vorzeitigen Blasensprung, niedriges Geburtsgewicht, Spontanabort und Endometriose* (* Gutartige Wucherung der Gebärmutterschleimhaut.)
Laktobakterien, die Wasserstoffperoxid produzieren
Die Wiederherstellung der gesunden Scheidenflora durch eine vaginale Behandlung mit Laktobakterien ist eine logische und unbedenkliche Strategie, um die Widerstandskraft im Vaginalbereich zu erhöhen und eine vorhandene Infektion gut zu überwinden. Probiotika mit Laktobakterien schützen Frauen vor urogenitalen Infektionen und tragen zur Normalisierung der urogenitalen Flora bei. Die Wahl des Bakterienstamms ist dabei sehr wichtig. Die stabilste und wirkungsvollste Scheidenflora wird von Laktobakterien gebildet, die Wasserstoffperoxid (H2O2) produzieren.Das Risiko einer Frau, eine bakterielle Vaginose zu entwickeln, ist um 50% geringer, wenn die Vagina mit H2O2 produzierenden Laktobakterien besiedelt ist (im Vergleich zu einer Besiedlung mit Laktobakterien, die kein H2O2 bilden).Eine Scheidenflora, die überwiegend aus Laktobakterien besteht, die kein H2O2 produzieren, ist empfindlicher. Untersuchungen zeigen auch, dass H2O2 produzierende Laktobakterien am besten in der Lage sind, die Vagina bei vaginaler Dysbiose (neu) zu kolonisieren.
L. acidophilus (NAS) durchaus wirksam
Einer amerikanischen Studie zufolge haben Frauen, die einen speziellen Lactobacillus- Stamm (Typ NAS) anwenden, ein signifikant geringeres Risiko, erneut an vulvovaginaler Candidose zu erkranken. Aus einer früheren Studie war bereits bekannt, dass das vaginale Probiotikum das Wachstum des Candida-Pilzes hemmt. Der wirkungsvolle NAS-Stamm produziert viel Wasserstoffperoxid (H2O2), das das Pilzwachstum hemmt und die Ausgewogenheit der Scheiden- und Darmflora verbessert. Der Acidophilus-Stamm heftet sich außerdem hervorragend an das vaginale Epithel. Diese Studie weist nach, dass die Anwendung eines speziellen Lactobacillus acidophilus-Stamms (NAS, H2O2produzierend) als vaginales Probiotikum allein oder in Kombination mit einem oralen Probiotikum das Risiko einer vulvovaginalen Candidose bei dafür anfälligen Frauen erheblich verringert.
Hormonpräparate sind eine Option
Frauen in den Wechseljahren leiden nicht nur unter Hitzewallungen und Schlafstörungen. Viele erleben in der Peri- und Postmenopause auch Veränderungen in der Sexualität mit Libidoverlust und vaginaler Trockenheit. Hormonelle und nicht-hormonelle Therapien können helfen.
Sexuelle Erfüllung ist auch in der Peri- und Postmenopause möglich. Bei Problemen kann eine Hormontherapie helfen. Der Östradiolspiegel ist für die sexuelle Funktion insgesamt sowie auch für das Libido- und Dyspareunieniveau nach den Ergebnissen von Studien nur von untergeordneter Bedeutung. Es werde heute davon ausgegangen, dass Östrogene bei der Entstehung von Erregung und Lust eine eher indirekte Rolle spielen, indem sie etwa die Rezeptivität auf sexuelle Stimuli im ZNS erhöhen.Insofern könne eine systemische Östradioltherapie durchaus positive Effekte auf die sexuelle Funktion haben, so die Gynäkologin und Endokrinologin.
Ein häufiges Problem von Frauen in der Postmenopause ist auch die vaginale Trockenheit. Drei Jahre nach der Menopause ist etwa jede zweite Frau von dem Problem betroffen. Hier können adäquate Östrogenspiegel helfen. Eine große Zahl von Studien belegt nach Angaben von Schwenkhagen die Effektivität einer lokalen Östrogenbehandlung bei solchen Frauen. Symptome wie ein vermindertes Wohlbefinden oder depressive Verstimmung und Veränderungen der sexuellen Funktion einschließlich einer verminderten Libido gelten als Hauptsymptome eines Androgenmangels. Auch Symptome wie Hitzewallungen, Abnahme der Muskel- und Knochenmasse sowie verminderte vaginale Lubrikation werden niedrigen Androgenspiegeln zugeschrieben. Es gibt bisher keine belastbaren Daten, die eindeutig und unbezweifelbar einen Zusammenhang zwischen Sexualfunktion und Serumtestosteronspiegel zeigen, man kam jedoch zu dem Schluss, dass die Zugabe von Testosteron zu einer konventionellen Hormontherapie günstige Effekte auf die sexuelle Funktion postmenopausaler Frauen hat.
Im Jahre 2006 wurde schließlich das erste Androgenpräparat für die Behandlung von Frauen zugelassen. Bisher ist das 300 μg /Tag freisetzende Testosteron-Pflaster allerdings nur für diejenigen Patientinnen zugelassen, bei denen eine chirurgisch bedingte Menopause besteht, das heißt eine Hysterektomie und Adnexektomie vorgenommen wurde, die unter einem HSDD ("hypoactive sexual desire disorder"), also einem Mangel oder Verlust von sexuellem Verlangen leiden, und bereits eine begleitende Östrogentherapie erhalten. Immer wieder wird diskutiert, ob auch Dehydroepiandrosteronsulfat (DHEA) möglicherweise zur Therapie bei sexuellen Funktionsstörungen bei Frauen eingesetzt werden könnte. Es handelt sich dabei um ein Prohormon, das im Körper in einer Reihe biologisch aktiver Steroide, unter anderen Testosteron und Östradiol, umgewandelt werden kann. Der Einsatz von DHEA wurde bisher vor allem bei Frauen mit Nebennierenrindeninsuffizienz untersucht. Im Hinblick auf die Sexualität schnitt die Therapie mit DHEA (50 mg/Tag) in einer Studie signifikant besser ab.
Ähnlich problematisch ist die Datenlage im Hinblick auf den Einsatz von DHEA zur Behandlung sexueller Funktionsstörungen bei gesunden Frauen in der Peri- und Postmenopause. Tierexperimentelle Daten und die Ergebnisse einer ersten klinischen placebokontrollierten Doppelblindstudie legen jedoch nahe, dass eine lokale Therapie mit DHEA eine neue Option zur Therapie bei Scheidentrockenheit oder Atrophie in der Postmenopause werden könnte.
****************************************
Sexualstörungen der Frau
Dies kann unterschiedliche physische und psychische Gründe haben. Körperliche Ursachen können zum Beispiel Störungen im Hormonhaushalt, Durchblutungsstörungen oder Nebenwirkungen von Arzneimitteln sein. Nicht allzu häufig ist Libidoverlust eine Nebenwirkung der Antibabypille. Meist sind jedoch seelische Probleme der Auslöser für die Sexualstörung, die Frigidität.
Auch die Erziehung spielt eine große Rolle, wenn es um das Thema Sex geht. Anerzogene Verhaltensmuster und Kulturen beeinflussen auch das Sexualleben. Konservative Werte, die Dir zum Beispiel schon als Kind vermittelt wurden, können sexuelle Unlust verursachen. Insbesondere dann, wenn Sexualität von Deinen Eltern als unmoralisch vermittelt wurde. Genau dann kann es vorkommen, dass Schuldgefühle, Hemmungen und Schamgefühle in Bezug auf Sexualität entwickelt werden. Aber auch Probleme in der Beziehung und mit dem Partner können Frigidität unterstützen. Alltägliche Streitereien, Veränderungen in der Beziehung oder aber mangelnde Kommunikation wirken sich negativ aus. Wer nicht mit seinem Partner über seine Wünsche und Bedürfnisse spricht, endet früher oder später in einer Frustrationsphase – der Start einer Störung wie Frigidität. Auch psychische Erkrankungen wie Depressionen, Angstzustände, oder traumatische Erlebnisse aus der Vergangenheit können eine Blockade auslösen. Studien zeigen, dass ein niedriges Selbstwertgefühl, ein negatives Selbstbild und Stimmungslabilität oft mit der Angabe eines wenig befriedigenden Sexlebens einhergehen.
Traumatische Erfahrungen, wie zum Beispiel sexueller Missbrauch oder eine Vergewaltigung sind mitunter die schlimmsten Gründe für eine sexuelle Störung. Das Lustvolle Erleben von Sexualität wird so im Keim erstickt und mehr als Qual angesehen. Aber auch mangelnde Informationen über das Thema Sex, den eigenen Körper, sprich Selbstbefriedigung oder ungenügendes Verhütungswissen beeinträchtigt nicht allzu oft das eigene Sexualverhalten.
Therapien und Hilfe
Frauen, die das Problem ihrer eigenen Frigidität entdeckt haben, können sich Hilfe holen! Wenn das Gefühl besteht, das vorgenannte sexuelle Störung gleich welcher Natur vorliegen könnte, besprechen Sie dies mit den Frauenärzten/innen. Diese können zunächst prüfen, ob körperliche Ursachen bestehen. Wenn physisch alles in Ordnung ist, und keine Medikamente mit Lust mindernde Wirkung eingenommen werden, kann man auch einen Psychologen zu Rate ziehen.
Wenn psychische Gründe Damit beginnen, den eigenen Körper zu lieben und hinter der Frigidität stecken, raten wir, wie viele Therapeuten zu Beginn der Behandlung in erster Linie zur Selbstbefriedigung. Sich so zu akzeptieren wie man ist und fühlen kann. Dabei nach und nach das negative Gefühl ablegen was hintergründlich so belastend ist.
